手術室で起こりやすい合併症

- 血圧低下
- 徐脈
- 悪心・嘔吐
- 呼吸抑制
なぜ血圧が低下するのでしょうか?

- くも膜下腔に局所麻酔薬を投与すると,交感神経節前線維が遮断されて循環変動が起こります。
- 末梢血管を支配する交感神経のブロックにより、静脈血管が拡張し、心臓に戻る血液量が減少するため、心臓から拍出される血液量が減少します。
- 細い動脈も拡張し、血管抵抗が低下するため、血圧が低下します。

- さらに、胸髄神経 (T1 〜4)の心臓交感神経までもが遮断されると,心拍数の減少により、心拍出量の低下が起こり血圧が低下が助長されます。
対応

- まずは、早期発見,早期介入することが重要です。
- 局所麻酔薬を投与後5分から15分以内に循環変動が現れます。
- そのため、医師が局所麻酔薬を投与したら,血圧測定の間隔を短く、1分から 2.5分間隔にします。
- 収縮期血圧が 100mmHg を下回ったときは要注意で す。
血圧低下時の対応は、主に3つ
- 輸液負荷
- 下肢挙上
- 昇圧剤の投与
輸液負荷

- 末梢血管拡張による血管内容量の低下に対しては、輸液負荷を行います。
- 静脈ラインのクレンメを全開にして輸液を急速投与し、循環血液量を増加させます。
下肢挙上

- 麻酔が固定された後は、ヘッドダウンにして、下肢を挙上させることにより,下肢の静脈血が右心房圧を増大させ、心拍出量が増大し、血圧を上昇させます。
- 注意点は、高比重の薬を使用時は,麻酔薬注入後20分より前に手術台を頭低位にするとことは危険です.
- 高比重は、低い方へ麻酔が広がるという特徴があるため、麻酔が固定される前に、頭低位にした場合、麻酔薬が頭側に広がり,悪化する場合があるため注意が必要です。
昇圧剤の投与
- 血管抵抗低下と心拍出量低下に対しては昇圧薬を投与することが一般的です。

- 多くの場合,昇圧薬は、塩酸エフェドリンや塩酸フェニレフリン、商品名ネオシネジンを用います。
エフェドリン

- エフェドリンは、混合型アドレナリン作動役のため、α作用で拡張した血管を収縮させ、β作用で、心拍数と心収縮力を増加させ、血圧を上昇させます。
- 作用発現時間は、1分から2分
- 持続時間は、10分から15分です。
ネオシネジン
 ネオシネジンは、選択的α1刺激薬で、交感神経を刺激し、拡張した末梢血管を収縮させて、血圧を上昇させます。
ネオシネジンは、選択的α1刺激薬で、交感神経を刺激し、拡張した末梢血管を収縮させて、血圧を上昇させます。- 作用発現時間は1分
- 持続時間は5分
どのように薬剤を選択するのか?

- ネオシネジンには、β作用がないため、心拍数を増加させる作用はありません。
- そのため一般的に、徐脈を伴う血圧低下には、エフェドリンが選択されます。
- 頻脈を伴う血圧低下には、ネオシネジンが選択されます。
なぜ徐脈になるのか?

- Th4 以上の 高位脊髄くも膜下麻酔で心臓交感神経が遮断されると,相対的に迷走神経(副交感神経)が優位となり、心抑制が起こり心拍数が低下します。
- また,緊張 による迷走神経反射でも徐脈が起こります。
- 10% 程度の患者が麻酔施行後に 50/ min 以下の徐脈になるとされます。
対応
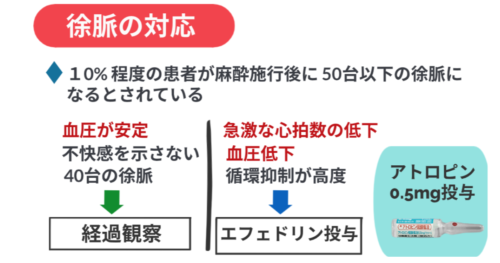
- 10% 程度の患者が麻酔施行後に 50台以下の徐脈になるとされています。
- 血圧が安定しており,患者も不快感を示さない 40台の徐脈では,経過観察とすることが多いです。
- 急激な心拍数の低下や血圧低下など,循環抑制が高度であると判断した場合は、エフェドリンを投与し、血圧を上げることで改善します。
- 改善がなければアトロピン0.5mgを静脈投与します。
悪心・嘔吐の原因は?

①血圧低下により脳血流量が低下すると嘔吐中 枢が刺激され嘔気,嘔吐が起こります
②副交感神経が優位になり胃腸の働きが活発になることなどが考えられます。
悪心・嘔吐・あくびは危険なサインです。
一般的には低血圧による脳虚血の徴候として、嘔吐・嘔気・あくびがよく観られます。
多くの場合、その直後のバイタルサイン測定で低血圧や徐脈なっていることを予測して対応の準備を始めます。
対処法

- 血圧を回復させれば改善することが 多いです。
- 血圧を維持できるよう急速輸液投与や、昇圧薬の使用を行います。
- 嘔気、嘔吐が続く場合は、制吐薬の投与を行います。
- 嘔気,嘔吐が出現した場合は、 持ち悪ければ我慢せず出してよい旨を伝え、顔を横に向かせ,誤嚥が起こらないようにし、枕元に膿盆などを置き環境を整えましょう。
- 昇圧薬や制吐薬を投与したら,もう少ししたら薬剤が効いて楽になるこ とを伝えて安心させてあげましょう。
呼吸抑制になるのはなぜ?
原因

- 脊椎麻酔で起こる呼吸抑制は,中枢性と末梢性に分かれます。
- 中枢性は、延髄呼吸中枢への血流低下が低下します。
- 末梢性呼吸抑制では、呼吸補助筋の肋間神経と横隔神経が麻痺することによって起こります。
- 中枢性呼吸抑制は、血圧を上げることで症状が改善するため、血圧低下時の対応と同じになります。
- そのため、主に末梢性の呼吸抑制について見ていきます。
末梢性の呼吸抑制
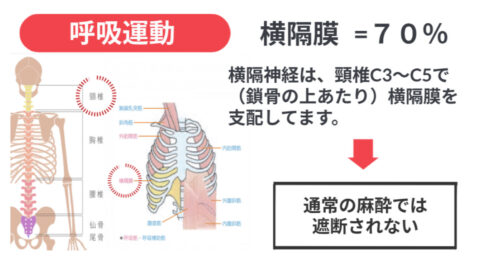
- 呼吸筋群のうち,主な呼吸筋は横隔膜で呼吸運動の約70% を担います。
- 横隔神経は、頸椎C3~C5で鎖骨の上あたり、横隔膜を支配しているため,通常の麻酔では遮断されません。

- 呼吸運動の残り30% は呼吸補助筋に依存しています。
- なかでも肋間筋群や腹筋群の運動は胸髄からの枝に支配されるため、脊椎麻酔で遮断されて患者は呼吸苦を訴えます。

- 肋間神経は胸髄由来で胸式呼吸、横隔神経は頸髄に由来し腹式呼吸を司っています。
- 麻酔の上昇により,まず肋間神経が麻痺して腹式呼吸が中心の呼吸になります。
- さらに麻酔が上昇すると上肢の麻痺や声が出にくいなどの症状が出現し,横隔神経麻痺が出現します。
対応

- 呼吸困難感のみであれば 酸素投与で経過をみます。
- 循環抑制による延髄呼吸中枢の血流低下を併発している場合は,血圧低下時の処置により脳血流を維持する.
- 通常, 頸髄神経の支配である横隔膜までは麻酔高は上昇しないので,腹式呼吸で十分な呼吸が可能 であることを話し,必要に応じ酸素投与をします。しかし,患者にとっては呼吸困難感で不安を感じ、不穏状態になることがあるため注意が必要です。

- 横隔神経(C3~5)(鎖骨の上)まで麻酔効果が達し、呼吸抑制が生じた場合は、酸素投与
- 必要であれば、気道確保・人工呼吸を行います。
●患者からのよくある訴えと対処法●
患者さん
①足はまっすぐになっていますか?

看護師
脊椎麻酔の体位の感覚が残っていることの説明を行い安心してもらいましょう

患者さん
②息がしにくいです

看護師
SpO2 が下がっているとき(95%未満)には酸素投与を行い、深呼吸を促しましょう。

患者さん
③「息が苦しいです」
「手がしびれます」

看護師
- 麻酔範囲の確認を行います。
- 麻酔範囲が胸の高さより上に及ぶと、「息がしにくい」と訴えることがあります。
- 呼吸が止まることはまれですが、つねに患者を観察し、声をかけ、呼吸ができているか、SpO2 が保たれているかに注意します。

患者さん
④「吐き気がします」

看護師
- 顔を横に向かせ嘔吐による誤嚥が起こらないようにします。
- あくび、徐脈、悪心が見られた場合は、麻酔レベル、手指の痺れの有無、息苦しさなどの確認を行います。
- 循環動態、呼吸状態に変化がないかをモニターを観て素早く判断を行います。
- 必要時、昇圧薬、制吐薬の投与を行います。
- 脊麻の影響により血圧低下や呼吸抑制,嘔吐中枢への刺激が起こっていることを早期に発見 できるよう,患者の訴えをしっかりと聴いて対処しましょう.
- 嘔気,嘔吐が出現した場合は、 持ち悪ければ我慢せず出してよい旨を伝え、顔を横に向かせ,誤嚥が起こらないようにし、枕元に膿盆などを置き環境を整えましょう。
- 昇圧薬や制吐薬を投与したら,もう少ししたら薬剤が効いて楽になるこ とを伝えて安心させてあげましょう。
Youtubu動画

脊髄くも膜下麻酔【基礎知識】
手術では、全身麻酔、局所麻酔、脊椎麻酔、硬膜外麻酔といろんな麻酔方法を行います。
脊髄くも膜下麻酔は、消化器外科、婦人科、泌尿器科、血管外科、整形外科の手術で使用されます。
麻酔科管理ではなく、当科麻酔で看護師が管理を行う場合もあります。
脊椎麻酔ってどんな麻酔?どこに刺しているの?どのように効果を確認するの?どんな麻...





コメント